Infection with Pathogens Transmitted Commonly Through Food and the Effect of Increasing Use of Culture-Independent Diagnostic Tests on Surveillance - Foodborne Diseases Active Surveillance Network, 10 U.S. Sites, 2012-2015
Morbidity and Mortality Weekly Report (MMWR)
April 15, 2016 / Vol. 65 / No. 14 / 368-371
http://www.cdc.gov/mmwr/volumes/65/wr/pdfs/mm6514.pdf
http://www.cdc.gov/mmwr/volumes/65/wr/mm6514a2.htm?s_cid=mm6514a2_w
(食品安全情報2016年14号(2016/07/06)収載)
要旨
米国内の胃腸疾患および食品由来疾患への予防対策の効果を評価するため、食品由来疾患能動的サーベイランスネットワーク(FoodNet)は、主に食品を介して伝播する9種類の病原体の感染の検査機関確定症例数および罹患率を10カ所の国内サイトで監視している。本報告は、2015年の暫定データをまとめ、2012年以降の動向を記載している。2015年にFoodNetは、合計で感染確定患者(培養により確定した細菌感染患者および検査機関で確定した寄生虫感染患者)20,107人、入院患者4,531人および死亡者77人を報告した。FoodNetはさらに、培養による確認を伴わない培養非依存的診断検査(CIDT:culture-independent diagnostic test)陽性例として3,112例を報告した。この数は2012年以降大幅に増加している。腸管病原体感染の診断検査法は培養にもとづく方法から急速に変わりつつある。培養にもとづく方法から、株やサブタイプの識別に必要な分離株を生じないCIDT法への着実な移行は、公衆衛生サーベイランスデータの解釈と予防対策の効果の評価能力に影響を与えている。現在の移行期には、症例定義の拡大および細菌分離株を入手するための方策が極めて重要である。
序論
FoodNetは、米国疾病予防管理センター(US CDC)、10州の保健局、米国農務省食品安全検査局(USDA FSIS)および米国食品医薬品局(US FDA)からなる協力事業である。FoodNetは、カンピロバクター、クリプトスポリジウム、サイクロスポラ、リステリア、サルモネラ、志賀毒素産生性大腸菌(STEC)、赤痢菌、ビブリオおよびエルシニアの検査機関確定感染について、合計で全米の人口の約15%(2014年は推定4,900万人)をカバーする国内10カ所のサイトで住民ベースのアクティブサーベイランスを実施している。
結果
感染患者数、罹患率および動向
2015年は、FoodNetにより感染確定患者20,107人、入院患者4,531人および死亡者77人が確認された(表1)。病原体ごとの感染確定患者数および人口10万人あたりの罹患率は、サルモネラ(7,728人、15.89)、カンピロバクター(6,309人、12.97)、赤痢菌(2,688人、5.53)、クリプトスポリジウム(1,612人、3.31)、O157以外のSTEC(STEC non-O157)(796人、1.64)、STEC O157(463人、0.95)、ビブリオ(192人、0.39)、エルシニア(139人、0.29)、リステリア(116人、0.24)およびサイクロスポラ(64人、0.13)であった。STEC以外の病原菌の場合、培養にもとづく方法のみで感染が確定した患者が感染確定患者の大部分を占めていたが、STECの場合は感染確定患者の大部分がCIDT陽性でもあった(表2)。
表1:病原体ごとの感染確定患者数*および罹患率、入院患者数、死亡者数(米国FoodNet、2015年†)
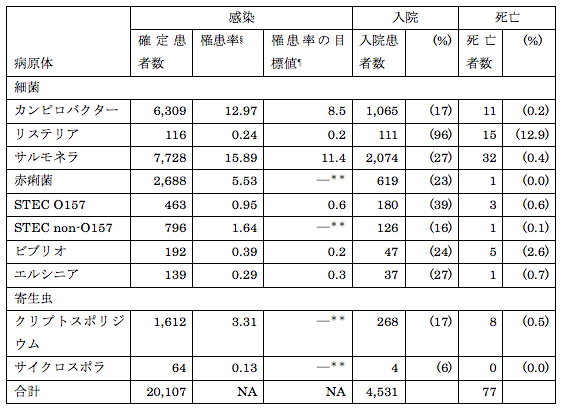
NA=非適用;STEC=志賀毒素産生性大腸菌
* 感染確定患者は、「培養により細菌感染が確定した患者および検査機関で寄生虫感染が確定した患者」と定義される
† 暫定データ
§ 人口10万人あたり
¶ 「Healthy People 2020」で設定された、カンピロバクター、リステリア、サルモネラ、STEC O157、ビブリオおよびエルシニア感染の人口10万人あたりの罹患率の目標値
** これらの病原体については目標値の設定なし
表2:病原体ごとの感染確定患者数および培養非依存的診断検査(CIDT)陽性患者数(培養検査結果別、米国FoodNet、2015年*)
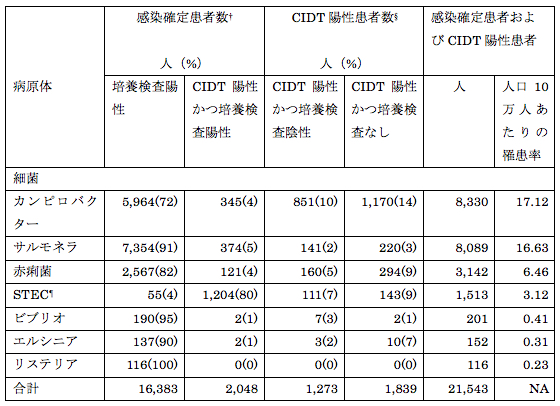
NA=非適用;STEC=志賀毒素産生性大腸菌
* 暫定データ
† 感染確定患者は、「培養により細菌感染が確定した患者および検査機関で寄生虫感染が確定した患者」と定義される
§ CIDT陽性は、「CIDT法により、便検体または増菌培養液から腸管病原体が検出されること(STECについては志賀毒素またはその遺伝子が検出されること)」と定義される。培養によって感染が確認されたCIDT陽性患者は感染確定患者として合算される。STECについては、州の公衆衛生検査機関で確認されたCIDT陽性例のみがサーベイランスの対象となる。
¶ 臨床検査機関では志賀毒素陽性であったが公衆衛生検査機関では志賀毒素陰性であった患者197人、およびO157抗原が検出されたが志賀毒素検査を行っていない患者11人は含まれていない。
サルモネラ分離株のうち6,827株(88%)の血清型が明らかになり、上位3位までの血清型はEnteritidisが1,358株(20%)、Newportが816株(12%)、Typhimuriumが739株(11%)であった。ビブリオでは175株(91%)について種の情報が得られ、Vibrio parahaemolyticusが113株(65%)、V. alginolyticusが27株(15%)、V. vulnificusが12株(7%)であった。STEC non-O157では606株(76%)についてO血清群が特定され、O26(32%)、O103(27%)、O111(18%)の順であった。
感染確定患者の2015年の罹患率が2012〜2014年と比較して有意に高かった病原体は、STEC non-O157(40%上昇、95%信頼区間(CI)[21%〜62%])およびクリプトスポリジウム(57%上昇、CI [20%〜106%])であった。その他の病原体では、2015年とそれ以前の3年間の平均との比較で有意な変化は認められなかった。サルモネラ血清型のうち最も多く特定された3種類の血清型では、2012〜2014年と比較すると2015年はTyphimuriumの罹患率(15%低下、CI [4%〜25%])が有意に低かったが、EnteritidisおよびNewportでは変化がみられなかった。
FoodNetサイトでの2014年の18歳未満の下痢症後の溶血性尿毒症症候群(HUS)患者は計55人(18歳未満の人口10万人あたりの罹患率は0.50)で、このうち30人(55%)が5歳未満の小児であった(5歳未満の人口10万人あたりの罹患率は1.01)。2011〜2013年と比較すると、18歳未満でのHUS罹患率は有意に低下していたが(27%低下、CI [1%〜46%])、5歳未満では変化がみられなかった。
2015年、FoodNetには培養検査で感染が確認されなかったCIDT陽性患者として3,112人が報告された。病原体ごとの患者数は、カンピロバクター(2,021人)、赤痢菌(454人)、サルモネラ(361人)、およびSTEC(254人)であった。これらの患者数はいずれも2012〜2014年の平均値より増加しており、カンピロバクターが92%、赤痢菌が284%、サルモネラが247%およびSTECが120%の増加で、4菌の合計では122%の増加であった。感染確定患者数にCIDT陽性患者数を加えると、人口10万人あたりの罹患率は、カンピロバクターが17.12、サルモネラが16.63、赤痢菌が6.46、およびSTECが3.12となった(表2および図)。これらの2015年の罹患率において、2012〜2014年の値より有意に高かったのはSTECのみであった。
図:感染確定患者*および培養検査で感染が確認されなかったCIDT陽性患者†の罹患率(CIDT陽性患者数が21人以上の細菌のみ、米国FoodNet、2012〜2014年§および2015年¶, **)
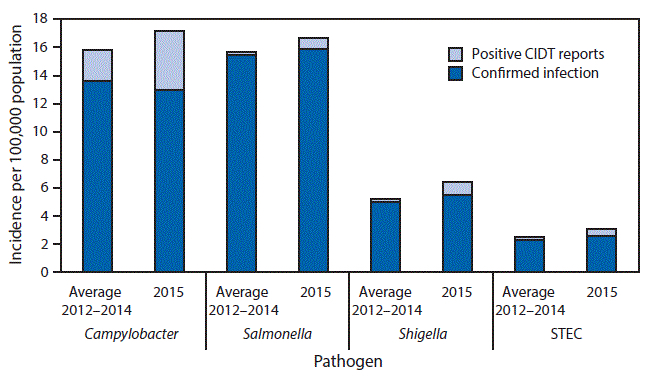
STEC=志賀毒素産生性大腸菌
* 感染確定患者は、「培養により細菌感染が確定した患者」と定義される
† CIDT陽性患者は、「CIDT法により、便検体または増菌培養液から腸管病原体が検出された患者(STECについては志賀毒素またはその遺伝子が検出された患者)」と定義される。
§ 2012〜2014年については罹患率の平均値が示されている
¶ 2015年のデータは暫定的なものである
** 感染確定患者数にCIDT陽性患者数を加えた場合の罹患率は、2015年の値が2012〜2014年の値より有意に高かったのはSTECのみであった。
考察
CIDTのメリットを公衆衛生分野にもたらすためには、さらなる努力が必要である。多くの臨床検査機関がCIDTの利用に移行しようとしている現時点では、公衆衛生業務に必要な細菌分離株を得るためにCIDT陽性検体の培養検査を検討すべきである。将来的には、便検体を用いて直接かつすみやかに病原体の遺伝子配列情報を得る新しい方法を確立するために、その研究開発が優先的に行われることが必要である。細菌のサブタイプや薬剤耐性プロファイルなどは遺伝子配列より情報が得られるので、この新しい方法は臨床および公衆衛生の両方の業務に貢献する可能性がある。
(食品安全情報(微生物)No.16 / 2015 (2015.08.05) CDC MMWR、No.10 / 2014 (2014.05.14)、No.11 / 2013 (2013.05.29)、No.12 / 2011 (2011.06.15)、No.10 / 2010 (2010.05.07) US CDC記事参照)
国立医薬品食品衛生研究所 安全情報部